Patienten die Chance auf ein anfallsfreies Leben geben
Epilepsiechirurgie & Neuromodulation Ausbildung am UNM HSC
Fortschritte in der Epilepsie-Medikation haben zu dramatischen Veränderungen in unserer Fähigkeit geführt, Patienten dabei zu helfen, anfallsfrei zu werden. Etwa zwei Drittel der erwachsenen Patienten können Anfälle mit Medikamenten effektiv kontrollieren
Doch für ein Drittel der Patienten mit arzneimittelresistenter Epilepsie reichen Medikamente nicht aus.
Diese Patienten können Kandidaten für Neuromodulation oder diätetische Therapien oder Epilepsie-Gehirnoperationen sein – fortschrittliche, invasive Behandlungen, die Technologie einsetzen, um Anfälle, die nicht auf Medikamente ansprechen, zu reduzieren und möglicherweise zu verhindern.
Um diese Pflegestufe zu gewährleisten, ist ein multidisziplinäres Expertenteam erforderlich. Und das UNM Health Sciences Center ist der beste Ort für die Epilepsie-fokussierten Neurologen von morgen, um diese fortschrittliche Pflegezusammenarbeit zu erleben.
Als einziges in New Mexico Level 4 Epilepsiezentrum, lernen unsere Medizinstudenten, Assistenzärzte und Stipendiaten die fortschrittlichsten Diagnose- und Behandlungstechniken für Epilepsie.
In enger Zusammenarbeit mit Epileptologen, Neurologen und einer Reihe von Spezialisten unterstützen und beobachten unsere Auszubildenden den Überweisungsprozess von unserem Netzwerk von Community-Anbietern (von denen viele UNM HSC-Alumni sind) durch den gesamten Umfang der fortgeschrittenen Epilepsieversorgung:
- Diagnostische Tests in unserer Epilepsie-Überwachungseinheit
- Medikationsmanagement
- Präoperative Auswertung und Aufarbeitung
- Gehirnchirurgie oder Implantation eines Neuromodulationsgeräts
- Klinische Nachsorge
Es ist demütigend, Patienten Hoffnung auf die Chance zu geben, mit stark reduzierten oder möglicherweise gar keinen Anfällen zu leben, insbesondere wenn ihnen in der Vergangenheit gesagt wurde, dass sie keine Optionen mehr haben. Als Teil des multidisziplinären Pflegeteams erleben unsere Bewohner dieses Gefühl täglich an der Seite der Patienten.
Fasziniert? Erfahren Sie im UNM Health Sciences Center, wie es ist, Patienten von Gesprächen vor der Behandlung durch Neuromodulation oder Epilepsie-Hirnchirurgie zu begleiten.
100 % Übereinstimmungsrate: Epilepsie-Training vor dem Praktikum
Am UNM HSC können Sie praktische Erfahrungen in der Epilepsiebehandlung sammeln – klinisch und akademisch – bevor Ihre Assistenzzeit beginnt.Phase 1: Den Patienten kennenlernen
UNM HSC-Anbieter wissen, dass die Entwicklung von Beziehung, Respekt und offener Kommunikation mit den Patienten entscheidend ist, um die beste Versorgung und Patientenerfahrungen zu bieten.

Wir sehen Patienten aus dem gesamten Südwesten mit einer reichen Vielfalt an Ethnien, Gemeinschaften und spirituellen Überzeugungen in Bezug auf die neurologische Versorgung. Als Teil des Pflegeteams treffen sich unsere Bewohner und Fellows mit Patienten, um ihre gesundheitlichen Bedürfnisse kennenzulernen und zu erfahren, was ihnen wichtig ist.
Diskussionsthemen der Phase 1 können sein:
- Krankengeschichte (persönlich, Familie)
- Lebensstil: Bewegung, Ernährung, Schlafgewohnheiten
- Medikationsgeschichte
- Anfallshäufigkeit und -schwere
- Neurologische Grunduntersuchung: Gleichgewicht, Koordination, Reflexe, Kognition
- Vorherige Bildgebung/Tests
- Hobbys und Beruf
- Kulturelle und/oder religiöse Vorlieben
- Behandlungsziele
All diese Informationen, kombiniert mit den biophysikalischen Daten, die wir in Phase 2 sammeln, werden zu einem Leitfaden dafür, ob Neuromodulation (Behandlung mit elektrischer Stimulation) oder Epilepsie-Hirnchirurgie der effektivste Behandlungsplan ist.
Verwandte lesen: Bereitstellung komplexer neurologischer Versorgung für schwangere Patienten
Phase 2: Erfassung elektrophysiologischer Daten
Bevor wir Neuromodulation oder Epilepsie-Operationen empfehlen, beobachten wir Patienten in unserem Epilepsie-Überwachungseinheit. Hier arbeiten Bewohner und Fellows mit den Epileptologen zusammen und unterstützen bei präoperativen Abklärungstests, wie zum Beispiel:
- Durchführung grundlegender Labortests.
- Medikamente gegen Krampfanfälle anpassen
- Sammeln und eingehende Analyse von Video-EEG-Daten von Patienten, die ihre habituellen Anfälle in unserer kontrollierten Umgebung haben.
Diese Tests helfen dabei, die Art, Häufigkeit und Schwere von Anfällen sowie den Beginn der Anfälle im Gehirn des Patienten zu bestimmen. Um weitere Informationen zu erhalten und den Ursprungspunkt des Anfalls zu lokalisieren, führen wir erweiterte Tests durch, wie zum Beispiel:
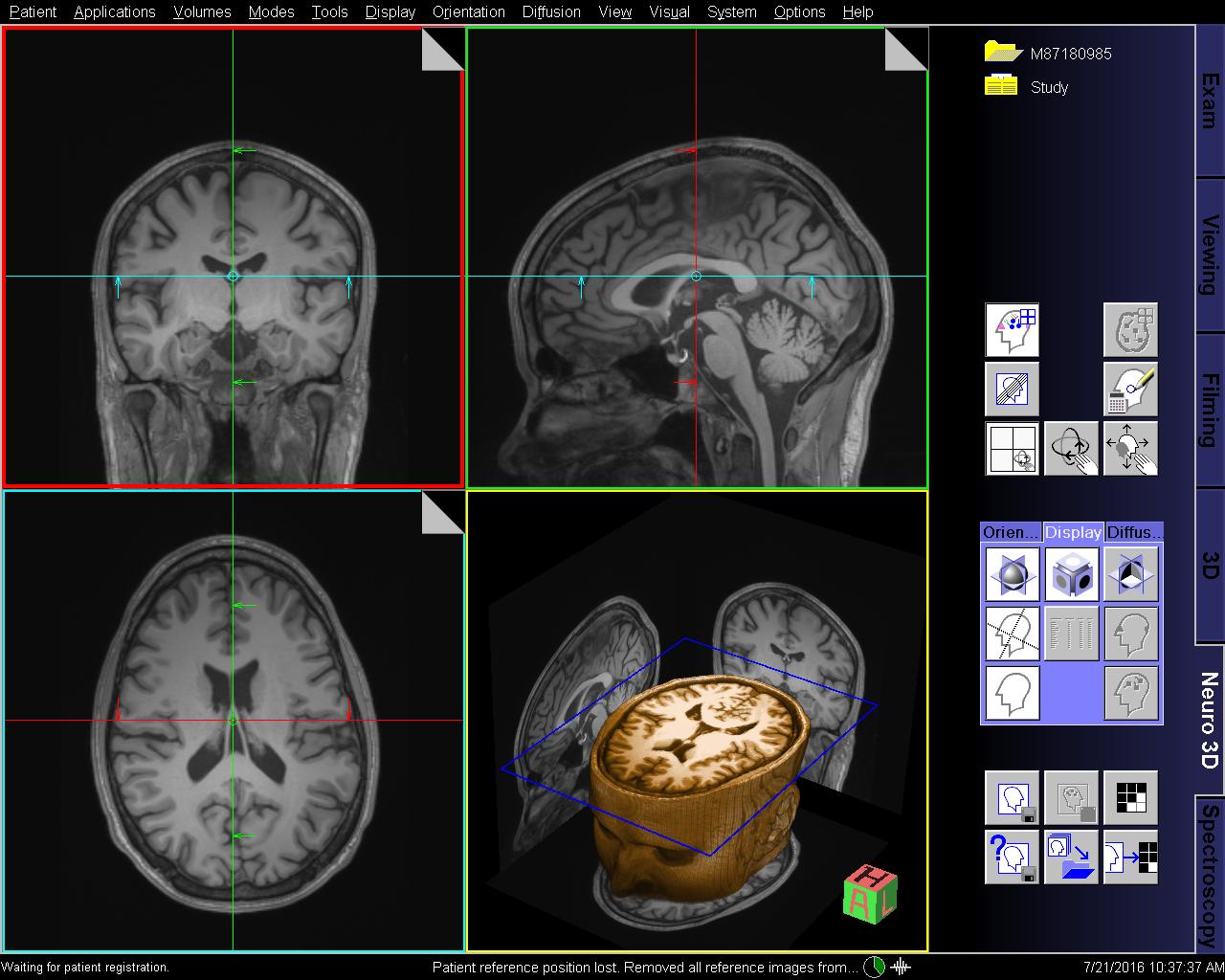
- Durchführung einer hochauflösenden Magnetresonanztomographie (MRT): Dieser Scan hilft uns, Läsionen zu finden, die auf strukturelle Gründe für Anfälle hinweisen können, wie Tumore, Anzeichen eines Schlaganfalls oder Narbengewebe.
- Neuropsychologische Tests: Wir analysieren verschiedene Aspekte der exekutiven Funktionen des Patienten, wie Gedächtnis, Kognition und Selbstkontrolle.
- Funktionelles MRT: Kartierung der Gehirnfunktionen von Sprache und motorischer Aktivität durch Erkennung von Veränderungen im Blutfluss.
- Magnetenzephalographie: Messung der Magnetfelder, die durch die elektrischen Ströme des Gehirns erzeugt werden.
- Positronenemissionstomographie (PET): Unter Verwendung von Tracer-Farbstoffen machen wir eine Bildgebung des Gehirns des Patienten, um den Glukosestoffwechsel zu analysieren – Bereiche, die Glukose nicht richtig metabolisieren, können auf den Ursprung des Anfalls hinweisen.
- Intrakranielles EEG (iEEG): Anbringen der Elektroden am exponierte Oberfläche des Gehirns durch offene Chirurgie.
- Stereoelektroenzephalographie (SEEG): Wir führen winzige Elektroden in gezielte Bereiche des Gehirns ein, um den Ursprung der Anfälle eines Patienten zu lokalisieren.
- Wada-Tests: Testen der Sprach- und Gedächtnisfunktionen des Patienten. Wir verwenden eine Injektion in die Halsschlagader, um eine Seite des Gehirns zu betäuben und die andere zu testen, dann wiederholen wir dies auf der anderen Seite.

Virtuelle Campus-Erfahrung
Entdecken Sie die virtuelle Campus-Erfahrung der UNM Department of Neurology und was es bedeutet, ein Assistenzarzt für Neurologie an der UNM zu sein.
Phase 3: Wahl einer Epilepsiechirurgie oder einer alternativen Behandlung
Sobald alle Tests abgeschlossen sind, treffen wir uns als multidisziplinäres Team, um alle Tests zu überprüfen und zu analysieren und zu sehen, ob wir den Bereich, der den Anfall verursacht hat, lokalisieren können und ob eine Operation die beste Option ist und wenn ja, die am wenigsten invasive, effektivste Art der Operation für diesen Patienten. Dies hängt von der Nähe des Ursprungspunktes des Anfalls zu beredten Gehirnstrukturen ab, die Kommunikation, Kognition und Mobilität kontrollieren.
Es gibt zwei Hauptarten von Epilepsieoperationen für Patienten mit arzneimittelresistenter Epilepsie:
- Resektive Chirurgie: Der Teil des Gehirns, von dem die Anfälle ausgehen, und das durch die Anfälle geschädigte Gewebe wird chirurgisch reseziert (entfernt). Dieser Ansatz ist im Allgemeinen am besten für Patienten mit fokalen Anfällen in einem bestimmten Bereich des Gehirns geeignet.
- Ablative Chirurgie: Beschädigtes oder erkranktes Gewebe wird mit Laser- oder Thermoablationsgeräten weggebrannt. Dieser Ansatz ist im Allgemeinen am besten für Patienten mit mehr als einem Anfallsherd oder einem Herd, der nicht vollständig reseziert werden kann.
- Diskonnektionschirurgie: Die Verbindung zwischen den Hemisphären wird kontrolliert unterbrochen.
Epilepsieoperationen können die Lebensqualität eines Patienten langfristig dramatisch verändern. Bei diesen Patienten liegt das Potenzial für die Wirkung eines neuen Medikaments bei weniger als 5 %.
Aber unter der Obhut eines erfahrenen Epilepsiechirurgen werden etwa 70 % der Patienten, die sich einer resektiven Operation im Schläfenlappen unterziehen, anfallsfrei oder haben selten Anfälle. In anderen Bereichen des Gehirns beträgt die Erfolgsquote etwa 50 %.
Alternativen zur Epilepsiechirurgie
Wenn Patienten für eine resektive oder ablative Gehirnoperation entweder nicht geeignet sind oder keine wünschen, können sie von einer Neuromodulation profitieren – einer gerätebasierten elektrischen Stimulationsbehandlung. Die Geräte verwenden elektrische Impulse an bestimmten Nerven oder Teilen des Gehirns, um abnormale Gehirnsignale zu verändern und das Risiko von Anfällen zu verringern.
UNM Health bietet drei Neuromodulationsoptionen, von denen jede ein Verfahren zur Implantation des Geräts erfordert:
- Vagusnervstimulation (VNS): VNS sendet leichte elektrische Impulse an den Vagusnerv, was Anfälle verhindert. Das Gerät wird unter die Haut in der Brust des Patienten implantiert.
- Responsive Nervenstimulation (RNS): RNS stimuliert die kortikalen epileptischen Herde im Gehirn, was hilft, Anfälle zu verhindern. Das RNS-Gerät wird in den Schädel implantiert.
- Tiefe Hirnstimulation (DBS): Das DBS-Gerät wird chirurgisch in das Gehirn implantiert, wobei Elektroden auf den Teil des Gehirns gerichtet sind, der Anfälle verursacht.
Mit Neuromodulation können wir die Symptome des Patienten und sein Anfallsrisiko reduzieren. Diese Behandlungen heilen jedoch nicht die Epilepsie des Patienten.
Bereitstellung einer personalisierten Epilepsiebehandlung
Bei der Empfehlung von Epilepsieoperationen oder Neuromodulation berücksichtigen wir immer die persönlichen Ziele und medizinischen Bedürfnisse des Patienten. Wenn ihre Karriere beispielsweise stark von Kommunikationsfähigkeiten abhängt, können wir eine ablative Operation anstelle einer resektiven empfehlen, wenn die Erfolgschancen zwischen beiden vergleichbar sind.
Die Entscheidung für eine Gehirnchirurgie ist eine große Verpflichtung, und wir bilden unsere zukünftigen Neurologen aus, um Patienten zu helfen, ihre Optionen zu verstehen und sich in ihrer Wahl sicher zu fühlen. Das Epilepsie-Team von UNM Health arbeitet eng mit Patienten und ihren Hausärzten, Spezialisten und Familien zusammen, um den sichersten und effektivsten Behandlungsplan für jeden Fall festzulegen.
Jeder Patient hat andere Ziele und Bedürfnisse und jedes Gehirn ist einzigartig. Die Erstellung von Behandlungsplänen, die sowohl persönlich als auch medizinisch positive Ergebnisse liefern, ist einer der herausforderndsten und befriedigendsten Aspekte bei der Bereitstellung von Epilepsiechirurgie und fortschrittlicher Versorgung.
